为了厘清这一逻辑,我们将慢病管理与传统外科服务进行对照。这不仅是两种业务的对比,更是两种医疗范式的碰撞。
为了厘清这一逻辑,我们将慢病管理与传统外科服务进行对照。这不仅是两种业务的对比,更是两种医疗范式的碰撞。
一、四大维度的范式错位
1. 患者依从性:认知驱动 vs. 疼痛驱动
|
维度 |
慢病患者 |
外科患者 |
|
依从率 |
约50%-60%(高血压停药率可达40%) |
围手术期配合度 >90% |
|
核心驱动力 |
认知驱动:依赖健康素养,易受心理抵触影响 |
疼痛驱动:本能回避痛苦,效果立竿见影 |
|
典型行为 |
“血压正常就停药”、“头晕了才吃药” |
按时服药、严格配合康复、定期复查 |
|
根本原因 |
双曲贴现:高估眼前麻烦,低估远期收益 |
即时反馈:治疗收益清晰可见 |
2. 治疗周期:马拉松 vs. 短跑冲刺
|
维度 |
慢病患者 |
外科患者 |
|
时间跨度 |
数年~终身(平均管理10-30年) |
围手术期5-12天,康复期1-6个月 |
|
接触频率 |
低频:1-3个月一次,关系易断连 |
高频:住院期间每日接触,监督密集 |
|
动力曲线 |
疲劳递增:随时间推移,依从性显著下降 |
动力递增:随康复进展,信心不断增强 |
|
任务属性 |
无明确终点的持续监测 |
有明确终点的阶段性任务 |
3. 症状感知:隐形博弈 vs. 显性危机
|
维度 |
慢病患者 |
外科患者 |
|
症状特点 |
隐匿渐进:平时无感,“没症状=没病” |
剧烈突发:剧痛或功能障碍,不可忍受 |
|
改变触发 |
需主动打破数十年生活习惯,阻力巨大 |
被动接受短期调整,社会支持充足 |
|
干预难度 |
“三分治七分养”,生活方式重塑极难 |
术后康复有明确指导,路径清晰 |
|
核心悖论 |
最需要改变的时候(无症状期),患者最没动力 |
痛苦本身就是最强的改变动力 |
4. 治疗手段:行为干预 vs. 技术迭代
|
维度 |
慢病患者 |
外科患者 |
|
主要手段 |
药物 + 生活方式干预(选择有限) |
开放/微创/机器人手术等(手段多样) |
|
技术迭代 |
慢(新药研发周期10-15年) |
快(术式年更新率15%-20%) |
|
个性化 |
标准化方案为主 |
高度个体化定制 |
|
驱动类型 |
行为驱动型:靠患者自律 |
技术驱动型:靠医生技艺 |
二、写给医院管理者:范式重构,而非修修补补
慢病管理科室的建设,不是在现有临床体系上“打补丁”,而是在构建一套全新的工作操作系统。 这不是增量改革,而是范式重构。 当我们真正理解慢病与传统医疗是两套不同的逻辑,很多困惑便迎刃而解: 当考核指标是“门诊量”,医生护士自然无暇做随访; 当收入结构靠“检查治疗”,预防干预便失去经济动力; 当成功定义是“治愈率”,“带病生存”便永远无法成为优先项。 范式不对,努力白费。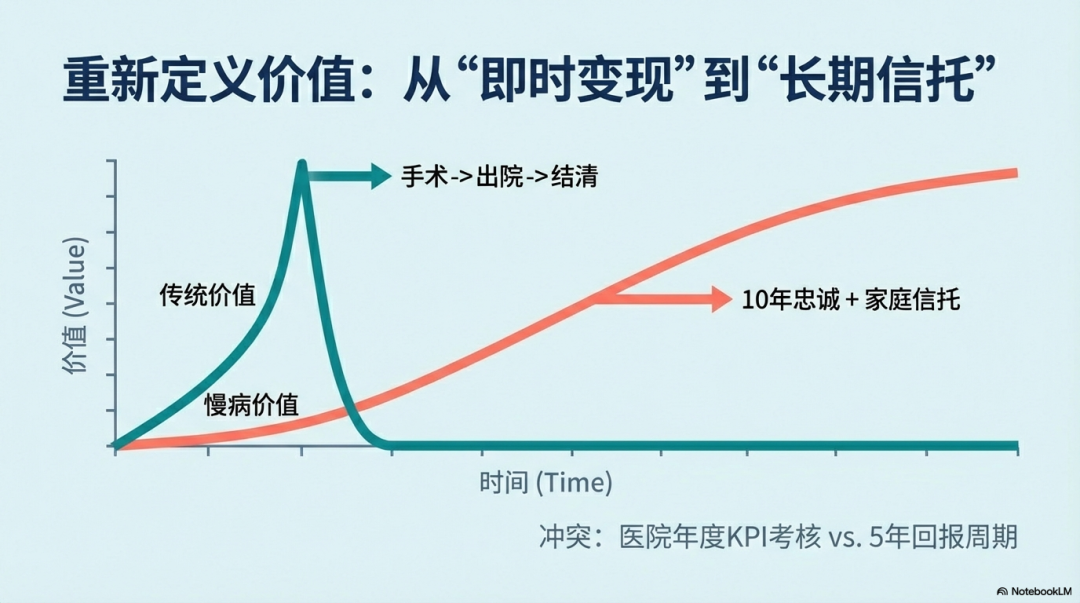
1. 重新定义价值:从“即时变现”到“长期信托”
传统医疗的价值一眼可见:手术做完,病灶切除,患者出院,费用结清。 慢病管理的价值则藏在时间里:今天的管理,换来的是患者未来5年、10年的忠诚追随;现在的投入,维系的是患者全家人的医疗信任。冲突在于: 医院的考核周期往往是年度,而慢病的回报周期往往是五年甚至更长。 这种时间错配,是慢病管理推不动的根本财务原因。2. 管理者的核心考题
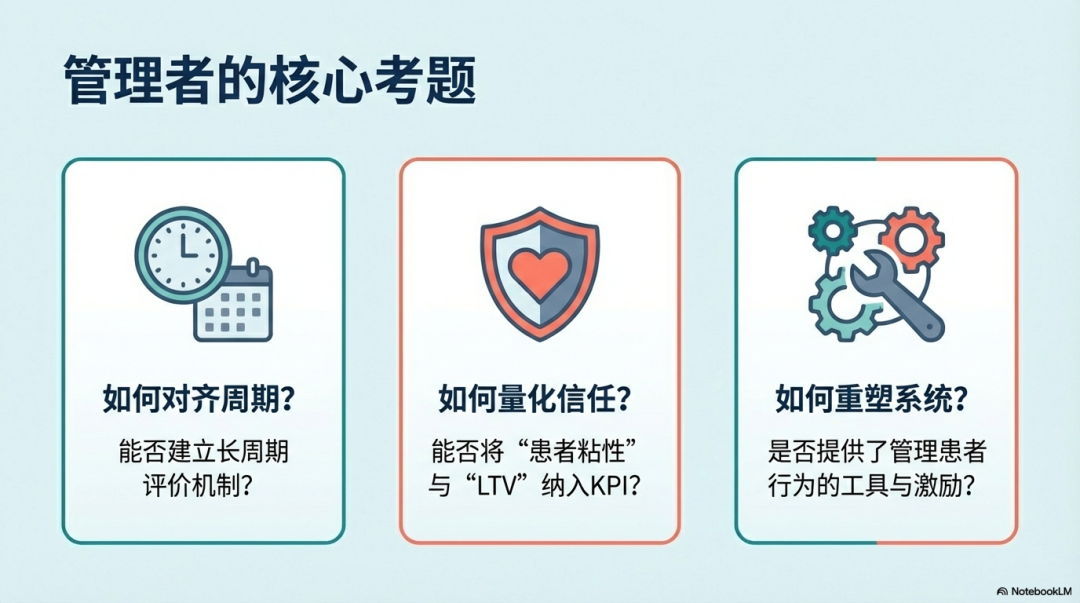
面对这种错位,医院管理者必须思考并回答三个问题: 如何对齐周期? 能否建立跨越年度的长周期评价机制,让长期主义者在短期内也能获得认可? 如何量化信任? 能否将“患者粘性”、“全生命周期价值”纳入核心KPI,而不仅仅是单次营收? 如何重塑系统? 既然慢病是“行为驱动”,我们是否提供了足够的工具、流程和激励,让医生愿意且能够去管理患者的行为?