2026年,中国公立医院正式踏入“十五五”周期。
此刻,您或许正在面临同一个灵魂拷问:过去二十年的增长逻辑,还能支撑下一个五年吗?
床位突破4000张,新院区接连落成,门诊量连创新高——这些曾让每一位院长引以为傲的勋章,可能悄然变成沉重的枷锁。
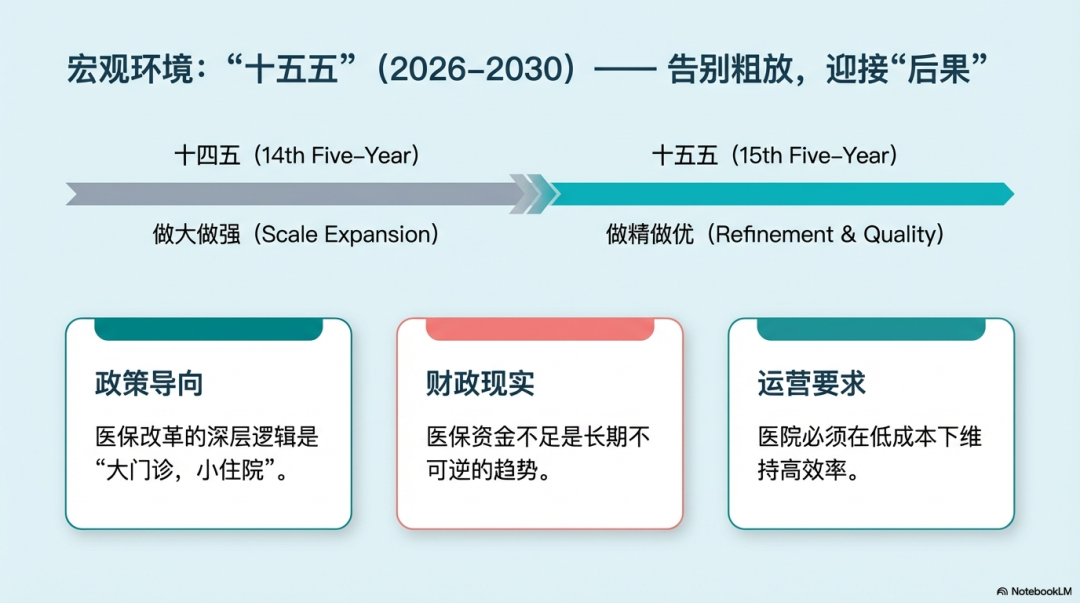
2026年1月,全国卫生健康工作会议明确释放信号:“强基、稳二、控三”——调控三级医院规模、发展速度,严控无序扩张。这不是短期的政策波动,而是一场深刻的底层逻辑重置。
站在“十五五”门槛上,我们需要诚实地承认:建大楼、扩床位的“旧大陆”正在下沉,而精细化运营的“新大陆”,是唯一的方向。
 (二):新路之向——从“做大”到“做精”的范式迁移
如果扩张不是答案,答案是什么?是“精细化运营”。
这个词并不新鲜。但在“十五五”语境下,它不再是锦上添花的“管理提升”,而是关乎生死存亡的“核心能力”。我们认为,精细化运营必须穿透四个层面:
(二):新路之向——从“做大”到“做精”的范式迁移
如果扩张不是答案,答案是什么?是“精细化运营”。
这个词并不新鲜。但在“十五五”语境下,它不再是锦上添花的“管理提升”,而是关乎生死存亡的“核心能力”。我们认为,精细化运营必须穿透四个层面:
 (这里有必要坦诚地说明:患者运营体系的搭建需要专业的系统工具、标准化的SOP、训练有素的服务团队。这正是我们深耕五年的领域。“把专业的事交给专业的人”,本身就是精细化运营的题中之义。)
(这里有必要坦诚地说明:患者运营体系的搭建需要专业的系统工具、标准化的SOP、训练有素的服务团队。这正是我们深耕五年的领域。“把专业的事交给专业的人”,本身就是精细化运营的题中之义。)
 患者运营"全托管"模式:不买软件,不养团队队,没有烂尾工程,却做到门诊量提升19%?
两年沉淀30万患者私域,这家三甲医院做对了什么?——一个全托管模式下的患者服务升级实录
一家三甲医院如何用"人+AI协同"让随访效率提升25倍?|实战分享
为什么医院服务升级没有带来门诊量的增长?
为什么我们重金建设的互联网医院,没有运营起来?
患者运营"全托管"模式:不买软件,不养团队队,没有烂尾工程,却做到门诊量提升19%?
两年沉淀30万患者私域,这家三甲医院做对了什么?——一个全托管模式下的患者服务升级实录
一家三甲医院如何用"人+AI协同"让随访效率提升25倍?|实战分享
为什么医院服务升级没有带来门诊量的增长?
为什么我们重金建设的互联网医院,没有运营起来?

(一)旧路之困——为什么“规模红利”彻底结束了?
1.医保的“天花板”已经撞穿
DRG/DIP支付改革2025年底实现全覆盖,医保基金结算从“按项目付费”彻底转向“病种打包付费”。 这意味着什么? 过去,多收一个病人、多开一项检查,都是收入;现在,每一项医疗行为都是成本。过去,床位规模是医院地位的象征;现在,空置的床位是财务报表上刺眼的亏损窟窿。 许多医院新院区开业即亏损,县域医院出现“患者外流、床位空置”的双重挤压。不是大家不努力,是这套“规模换收入”的公式本身,已经被政策改写。2.人口结构的“灰犀牛”已经撞门
产科、儿科床位缩减,早已不是新闻。但更值得警惕的是:这种下滑正在向其他科室蔓延。 出生率下降的冲击波,正在从妇产儿科传导至整个医疗体系。而老龄化带来的慢病需求,又与传统“急症救治”的供给模式存在结构性错配。患者还在,但病种变了;需求还在,但支付能力变了。3.监管的“探照灯”昼夜不息
医疗反腐制度化、审计巡查常态化、资产负债率监管收紧……曾经可以“先建后说”、依靠金融杠杆滚动发展的时代,一去不返。 “旧大陆”的生存法则正在失效。这不是周期性的调整,而是结构性的替代。 (二):新路之向——从“做大”到“做精”的范式迁移
如果扩张不是答案,答案是什么?是“精细化运营”。
这个词并不新鲜。但在“十五五”语境下,它不再是锦上添花的“管理提升”,而是关乎生死存亡的“核心能力”。我们认为,精细化运营必须穿透四个层面:
(二):新路之向——从“做大”到“做精”的范式迁移
如果扩张不是答案,答案是什么?是“精细化运营”。
这个词并不新鲜。但在“十五五”语境下,它不再是锦上添花的“管理提升”,而是关乎生死存亡的“核心能力”。我们认为,精细化运营必须穿透四个层面:
一、病种与学科的精细化:从“科室中心”到“患者中心”
过去,学科建设是“砌墙”——骨科是一面墙,心内科是另一面墙,各收各的病人,各算各的账。 精细化运营的第一步,是拆墙。 以多学科诊疗(MDT)为中心重组病种流程,不是为了一站式服务的“体验改善”,而是成本结构的根本优化。一个复杂肝病患者在心内科、肝病科、内分泌科、营养科之间流转,会产生大量的重复检查、重复问诊;而一个代谢性肝病MDT中心,可以用一次门诊、一套方案解决问题。 这是从“治疗疾病”到“治疗患者”的跃迁,也是从“按科室核算亏损”到“按病种核算利润”的能力跃升。 华西、中山三院等头部医院已率先布局——20余个专病中心、一站式诊疗模式,不仅是服务品牌的提升,更是运营效率的“隐性杠杆”。二、行政与后勤的精细化:每一分钱都要听到回响
医院运营成本结构中,人力、药品耗材、设备折旧、空间资源、后勤服务是五大核心成本。 过去,成本是“花出去的钱”;精细化运营下,成本是“可以挤出来的利润”。 定岗定编:不是简单的裁员,而是让每一个岗位的产出可衡量;设备效益分析:哪些设备24小时满负荷,哪些设备一周用三次,数据会说话;后勤社会化:非核心业务外包不是甩包袱,是让专业的人做专业的事。 财政部、国家卫健委联合发布的公立医院内部控制建设指导意见,明确提出“严禁举债建设、严禁超标准装修”。这不是束缚,而是倒逼——倒逼我们从“花投资人的钱”转向“花自己的钱”那样精打细算。三、患者运营的精细化:从“流量思维”到“终身价值”
这是本文想重点着墨的领域,也是当下最被低估的战略级机会。 患者运营,不是“发短信做回访”这么简单。 长期以来,公立医院习惯于“坐堂待诊”——患者来了,看完走了,下一次来,我们甚至不知道他上次的血压是多少。这是一种极其昂贵的“一次易”模式:每一次服务都要重新建立信任,每一次复诊都是新的获客成本。 精细化患者运营的核心,是构建全生命周期健康服务关系。 第一,从“治病”延伸到“管人”。慢病患者需要的不只是一次开药,而是用药提醒、指标监测、生活方式干预。这不是“额外工作量”,而是价值医疗的交付载体——只有管得住的患者,才是成本可控的患者。 第二,从“电话随访”升级为“数字触点”。过去五年,头部医院互联网医院建设突飞猛进,但很多沦为“挂号工具”,未能真正承载服务关系。真正的患者运营,是通过企业微信、公众号、APP等私域触点,建立低成本、高频次、有温度的连接。 一位高血压患者,不需要等到半年后复诊才知道血压失控;一条及时的随访提醒、一次简短的用药指导,就能避免一次急诊住院——这对医院是成本节约,对医保是控费,对患者是福祉。 第三,从“全员服务”到“分层运营”。普通患者需要标准化的高效服务;慢病患者需要持续的健康管理;高端需求人群可以选择特需、VIP服务包。 精细化不是“给所有人加量”,而是“把对的服务给对的人”。基础医疗服务保公平,增值服务提效益,两者并行不悖。 (这里有必要坦诚地说明:患者运营体系的搭建需要专业的系统工具、标准化的SOP、训练有素的服务团队。这正是我们深耕五年的领域。“把专业的事交给专业的人”,本身就是精细化运营的题中之义。)
(这里有必要坦诚地说明:患者运营体系的搭建需要专业的系统工具、标准化的SOP、训练有素的服务团队。这正是我们深耕五年的领域。“把专业的事交给专业的人”,本身就是精细化运营的题中之义。)
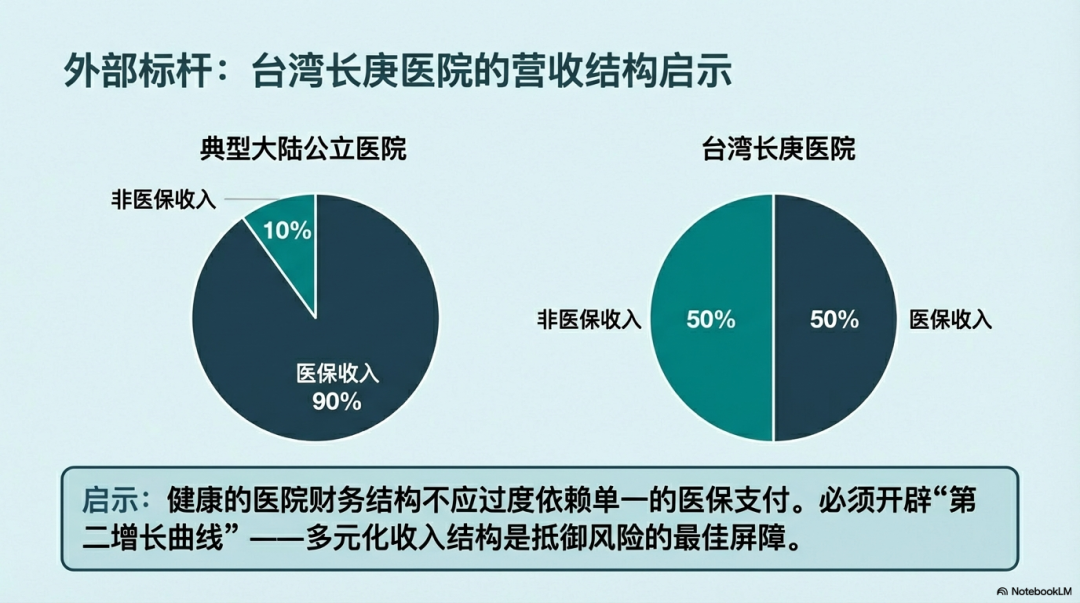
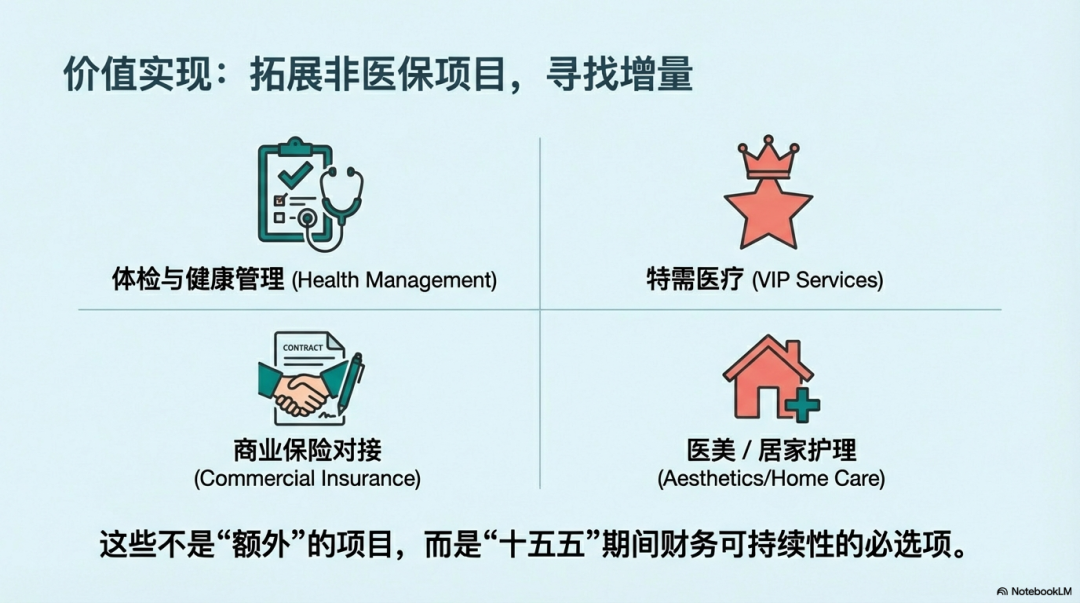
四、非医保与健康项目的精细化:寻找“第二增长曲线”
医保收入占比50%是国际公认的健康支付结构——台湾长庚医院早已验证这条路。而大陆公立医院这一比例普遍高达80%以上。 这不是稳健,是单一依赖。 “十五五”期间,政策对特需医疗、医美、体检、互联网医院、商业保险直付等非医保项目的限制正在有序放开)。这不是“让公立医院搞创收”,而是让公立医院具备抵御政策周期波动的能力。 更深远的方向是“以健康为中心”的服务项目:慢病管理套餐、企业健康托管、居家护理、康复服务……这些项目的共同特征是:患者自费或商保支付,且患者愿意为“体验”和“便利”付费。 当医院能提供“治好病”之外的“被关心、被照护”的价值,医疗就真正从“成本中心”变成了“价值中心”。
下篇:破局之径——院长此刻应该做什么?
第一,砍掉“规模虚荣”,接受“适度瘦身”
主动压缩床位规模,整合弱势学科,集中资源投向优势专科和平台学科。“瘦身”不是示弱,是把脂肪变成肌肉。第二,把“精细化”从口号变成科目
设置运营助理岗位,培养懂医疗、懂数据、懂财务的复合型运营人才;建立病种成本核算体系;让每一台设备、每一个岗位、每一个病种的“投入产出比”可量化、可考核。第三,把“患者运营”纳入医院战略级工程
这需要三个动作: 建触点:以企业微信等工具为载体,构建患者服务官方入口; 建能力:培训专职或兼职的患者运营团队,掌握随访、健康教育、慢病干预等技能; 建闭环:将患者满意度、复诊率、随访完成率纳入科室绩效,让“服务患者” 和“服务好患者”成为同义词。第四,主动探索“非医保收入”的合规空间
从体检服务包、特需门诊优化,到商业保险对接、企业健康管理,每一条新赛道都需要提前卡位。政策放开时,领先半步就是领先一个周期。
结语:破茧时刻
“十五五”这五年,注定不会轻松。 经济下行,医保收紧,人口转型——三股浪潮同时拍岸。对于习惯了顺风顺水的公立医院,这是从业几十年来最严峻的考验。 一些医院会在这轮调整中陷入亏损、人才流失、边缘化;另一些医院会借机完成脱胎换骨的重塑——从“规模驱动”转向“价值驱动”,从“疾病终点站”转向“健康始发站”。新大陆没有华丽的门诊大楼,但有精准的成本核算;没有拥挤的加床走廊,但有持续连接的患者关系;没有政绩工程的剪彩仪式,但有一家医院本该有的样子——值得患者托付,也值得时代尊敬。 这条路,我们愿与您同行。 患者运营"全托管"模式:不买软件,不养团队队,没有烂尾工程,却做到门诊量提升19%?
两年沉淀30万患者私域,这家三甲医院做对了什么?——一个全托管模式下的患者服务升级实录
一家三甲医院如何用"人+AI协同"让随访效率提升25倍?|实战分享
为什么医院服务升级没有带来门诊量的增长?
为什么我们重金建设的互联网医院,没有运营起来?
患者运营"全托管"模式:不买软件,不养团队队,没有烂尾工程,却做到门诊量提升19%?
两年沉淀30万患者私域,这家三甲医院做对了什么?——一个全托管模式下的患者服务升级实录
一家三甲医院如何用"人+AI协同"让随访效率提升25倍?|实战分享
为什么医院服务升级没有带来门诊量的增长?
为什么我们重金建设的互联网医院,没有运营起来?